2 別名
扁桃體癌切除術;operation of tmalignant tumor or tonsil
3 分類
耳鼻喉科/咽手術/其他手術
5 概述
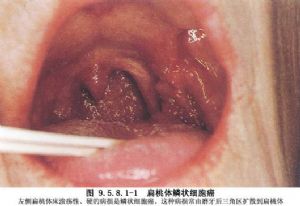
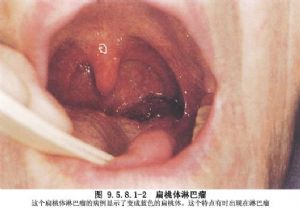
扁桃體惡性腫瘤在口咽部惡性腫瘤中最爲多見。國外扁桃體癌佔全身癌瘤約1.5%~3%,約佔整個咽部腫瘤的1/5;國內報道扁桃體惡性腫瘤較少,約佔全身惡性腫瘤的0.2%~0.5%,佔咽部惡性腫瘤的9.7%。國外文獻報道,扁桃體惡性腫瘤幾乎90%以上爲角化或非角化的鱗狀細胞癌;國內報道扁桃體惡性腫瘤中以鱗癌較爲多見。國內外文獻報道來自咽淋巴環的肉瘤16%~40%來源於扁桃體,其中以網織細胞肉瘤和淋巴肉瘤多見,兩者之比爲5∶1。兩側扁桃體同時患病者約爲5%~25%。癌腫通常發生在扁桃體上極附近,易發生潰瘍,主要向上、向內擴展到舌根,頸淋巴結轉移較爲多見,轉移率爲50%~84.2%。二腹肌淋巴結是扁桃體癌最常見的轉移部位,佔20%~50%。扁桃體惡性腫瘤過去多以放療爲主,目前,多數學者主張綜合治療。手術治療除適用於早期,未超出扁桃窩的扁桃體癌外,還適用於對放療不敏感的扁桃體癌瘤,以及原發竈中等大小,並伴有頸淋巴結轉移的扁桃體惡性腫瘤。手術途徑可分爲三種:①經口腔切除:主要用於比較表淺和較小的扁桃體原發癌瘤;②經咽側切開:適用於累及軟齶或舌根的扁桃體惡性腫瘤,可以單獨進行,也可與頸淋巴結清掃術同時進行;③聯合徑路:包括下頜骨部分切除,咽側切開和經口腔切除,適用於中等大小或範圍較大的扁桃體惡性腫瘤。Whicker與Marks(1985)報道扁桃體癌手術治療的5年生存率達48%;放療和手術綜合治療的5年生存率,目前可達53%~67%;有淋巴結轉移的病人,其生存率約30%左右(圖9.5.8.1-1,9.5.8.1-2)。
8 術前準備
1.明確病理分類。除按全麻手術要求常規檢查外,還應反複檢查咽部,做間接喉鏡、纖維喉鏡檢查、梨狀窩的X線片。有條件者應做咽喉部CT掃描,明確切除範圍,充分估計術中可能出現的情況,做好相應準備。
2.保持口腔衛生,如有殘根、牙周炎等,要適當治療,防止感染向下蔓延。術前3d開始用0.02%呋喃西林溶液漱口,並應用抗生素。
3.按常規準備頸部及胸部皮膚,並按全麻給術前用藥。
4.術前應向病人及其家屬說明手術目的,主要過程及可能的後果。
10 手術步驟
10.1 1.切口及翻開皮瓣
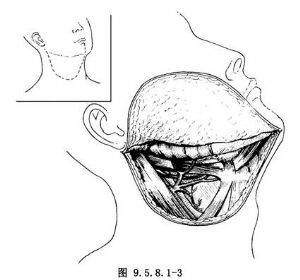
正中全層切開下脣經頦部至頦下,弧形轉向患側頸部,向後止於患側乳突。可視頸淋巴結清掃的範圍,增加中下頸側輔助切口。須全頸淋巴結清掃者,切口可向下延過鎖骨至胸上部。在頸闊肌下翻開皮瓣,於下頜角前方結紮,切斷面動、靜脈,在其深層分離可避免損傷面神經下頜緣支(圖9.5.8.1-3)。
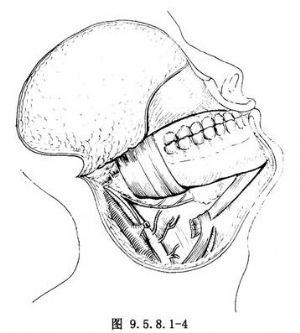
10.2 2.頸淋巴結清掃及重要神經血管顯露
向上牽開頸部軟組織瓣,口內切開患側下頜頰齦溝黏膜,翻開下脣及頰部軟組織瓣,分離暴露下頜骨體及下頜支前部。切斷莖突舌骨肌和二腹肌後腹,牽開胸鎖乳突肌,分離顯露頸外靜脈,頸外動脈及舌下神經。若頸部無轉移竈則行功能性頸淋巴結清掃術,如有轉移竈,包塊較小且和頸動脈鞘及頸內靜脈無明顯粘連者,可以保留頸內靜脈,倘若粘連較重、則須進行根治性頸淋巴清掃術(圖9.5.8.1-4)。
10.3 3.切斷下頜骨,顯露扁桃體腫瘤
拔除患側下頜第1、2磨牙,鋸斷此處牙槽骨,向後鋸斷下頜支,沿下頜內側向後銳性分離、聯合頸部術野向上分離,保護頸內動脈,舌動脈和舌下神經。在咽縮肌表面分離,顯露扁桃體腫瘤(圖9.5.8.1-5)。
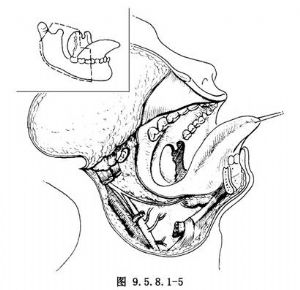
10.4 4.切除腫瘤
直視下在扁桃體腫瘤外1.0~1.5cm邊界處切除腫瘤及受累的軟齶和齶弓。必要時也可切除部分舌根,如懷疑會厭受累可於舌骨大角處進入咽腔側壁,根據情況決定是否切除會厭(圖9.5.8.1-6)。
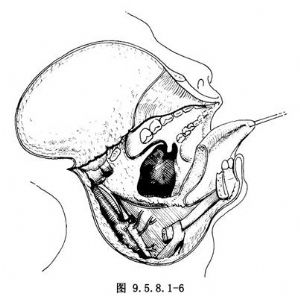
10.5 5.修復創面
製作胸大肌皮瓣,經鎖骨下隧道植入手術創傷區,修復術區創面,邊緣縫合時,要帶黏膜下組織及肌肉組織,以防術後創緣裂開。沖洗術腔,放置引流條(圖9.5.8.1-7)。
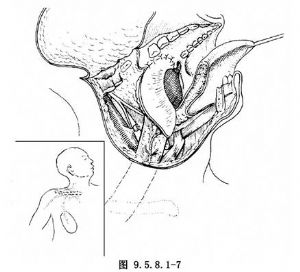
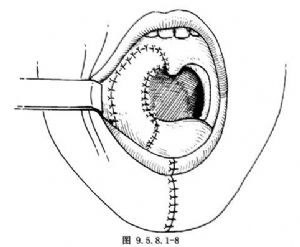
10.6 6.縫合切口
迴轉面頰部及頸部軟組織瓣,對位、分層縫合切口(圖9.5.8.1-8)。
11 術中注意要點
1.首次手術是治癒的關鍵,因此,切除原發竈必須完全徹底,有安全界限。
2.切除腫瘤及頸淋巴結清掃時,要注意保護頸內動脈,舌動脈和舌下神經。
3.在分離和切除腫瘤時,創面較易出血,止血要徹底,並酌情輸全血。