5 概述
胸腰段脊柱脊髓損傷特點對手術治療的要求(Special Character of Thoracolumbar Spine and Spinal Cord Injury and Requirement of Surgical Treatment)
1.胸腰段脊柱包括胸11、胸12及腰1,是胸腰連接處,損傷機會多,此處發生的截癱約佔外傷性截癱的一半。此部位活動範圍大,脊椎損傷後常引起脊柱不穩定,需要內固定以恢復穩定。常用後方內固定有RF,AF,其螺釘與連接杆間有角度,可協助使椎體骨折復位。前路固定有Z鋼板等,較Kaned裝置易於安裝,且均有鈦質者,不妨礙MRI檢查。
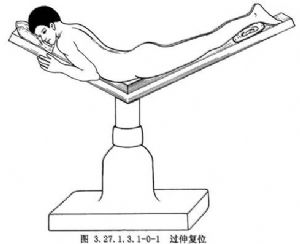
2.脊椎骨折脫位應予整復,整復之目的爲恢復脊柱正常生理曲度及使脊髓解除壓迫,脊椎骨折脫位的變形有3個方面,即脫位、脊柱後弓角加大與椎體壓縮,因此復位的標準包括:①脫位完全復位;②脊柱後弓角恢復正常,在胸腰段爲10°以內;③壓縮椎體前緣高度恢復應達80%。欲達此標準雖可應用內固定器復位,但最好使脊柱過伸達45°。過伸在30°時,雖脫位可完全復位,但脊柱後弓角常未恢復正常,椎體前緣張開達不到80%。故此手術復位時,手術檯面需過伸達45°(圖3.27.1.3.1-0-1)。
3.胸腰段的脊髓包括腰骶脊髓、圓錐與腰骶神經根。圓錐受壓而致大小便括約肌及排出功能障礙。神經根損傷比脊髓損傷恢復率較高,對圓錐及神經根受壓的不全截癱病人,減壓手術有較好的恢復機會。胸腰段脊柱脫位可嚴重損傷脫位上方脊髓,脊椎損傷可傷及根動脈,在無側支循環的情況下,可引起該動脈供養的脊髓壞死。此兩種傷的截癱平面均高於骨折脫位平面,其發生率可高達30%。還有的病人,胸腰段脊髓損傷可影響脊髓前動脈等脊髓血供,致下胸段脊髓長段缺血,發生脊髓萎縮。經MRI檢查和選擇性脊髓動脈造影可以診斷。臨牀神經學檢查截癱平面高出脊髓損傷平面數節以上,且下肢成爲軟癱,可作爲診斷依據。此幾種情況均表明脊髓損傷嚴重恢復之可能甚小,可作爲手術治療的參考。對此種病人,應以脊椎損傷情況作爲選擇手術的依據。
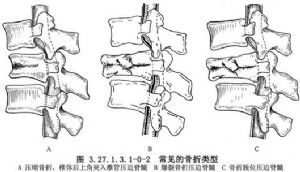
4.胸腰段脊椎損傷,最常見爲壓縮骨折、骨折脫位與爆裂骨折三種,均有椎體後緣或後上角壓迫脊髓,需要側前方減壓(圖3.27.1.3.1-0-2)。
5.關於植骨融合。胸腰段骨折脫位或骨折伴後方韌帶損傷,復位後雖可癒合,但後方韌帶斷裂成爲瘢痕癒合,如無椎體間骨橋形成,常可發生脊柱不穩定,因此在急性傷行切開復位內固定時,應行植骨融合。
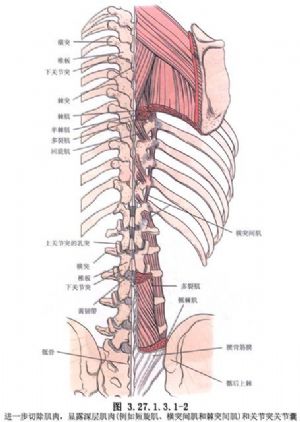
手術相關解剖見下圖(圖3.27.1.3.1-1,3.27.1.3.1-2)。

8 術前準備
1.必須有清楚的X線片,確定脊椎損傷類型,如有無關節突交鎖,有無爆裂骨折及骨折片移位。骨折脫位亦可伴有爆裂骨折,於復位後應探查脊髓前方有無骨折片壓迫。
2.對脊髓損傷程度,應根據臨牀神經學檢查與X線片所見進行估計,以決定是否探查脊髓。如爲脊椎脫位不嚴重,伴有完全截癱或嚴重不全癱,只要全身情況許可,就應行急診手術。
3.爲了達到良好復位,應選擇適合的手術檯,即當病人俯臥於手術檯上時,手術檯面上半部可以升起與下半部呈50°,使脊柱過伸。
10 手術步驟
10.1 1.切口顯露
10.2 2.復位
對無關節突交鎖的脫位及壓縮骨折或爆裂骨折,可直接行過伸復位,使手術檯上半段逐漸升高使脊柱過伸,同時助手與術者分別提拉脫位椎棘突及上下位椎椎板。如復位不好,可反覆提拉(脫位椎)——下壓(原位椎)——再提拉——再下壓,循環數次,多可復位,一般手術檯過伸30°可使脫位復位。但欲達到後弓角消失及壓縮椎體張開,則需過伸45°。術中觀察達到復位標準的根據是:①上下3個棘突間隙等寬;②關節突關節完全復位;③3個椎板在同一平面(脫位椎板居中)。
對有關節交鎖的復位,其復位方法同頸椎者,但需兩把骨膜起子插入脫位關節突之間,先將脫位下關節突撬到下位椎上關節突之後(同時提拉其棘突),再行過伸復位。
對於爆裂骨折的復位,如術前CT有骨折塊向後移位時,可行椎弓根螺釘和螺桿撐開固定(圖3.27.1.3.1-3)。

10.3 3.椎板切除探查減壓及處理脊髓
椎板切除、探查、脊髓冷療等適應證選擇及方法同頸、胸椎,如脊髓前方有壓迫,可經一側椎弓根行側前方減壓或使骨折塊復位,方法同胸椎。
10.4 4.內固定
椎弓根螺釘內固定於骨折椎的上下各一椎擰入椎弓根螺釘。顯露預定上螺釘脊椎的橫突及上關節突後外側,以橫突中線與上關節突外側面交叉點爲進釘點,此處常有副突可將其咬除,皮質打孔後,以手錐或引導錐或小刮匙,向椎弓根內鑽刮,最好不用尖鑽以防鑽破椎弓根皮質,用刮匙法則不易刮出椎弓根皮質之外,刮進或鑽進之方向是與棘突中線呈10°角,與該椎體的上緣骨板平行(圖3.27.1.3.1-4)。

10.5 5.避免椎弓根螺釘位置偏差
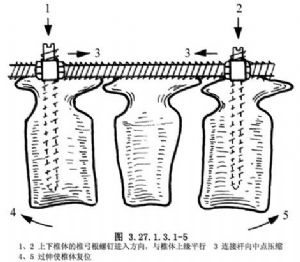
爲避免椎弓根螺釘位置偏差,可先插入1根克氏針,經透視或拍片確定位置正確後,再擰入椎弓根螺釘。然後過伸復位,上連接杆,放平手術檯(圖3.27.1.3.1-5)。
10.6 6.植骨融合
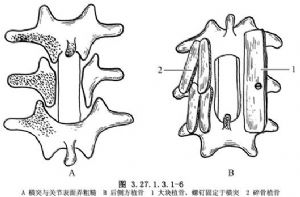
對脫位嚴重,後方棘上棘間及黃韌帶斷裂病人,癒合後有脊柱不穩定之虞,可將脫位間隙融合。將脫位間隙兩側關節突關節打去關節面,表面做出粗糙面,兩個橫突也做粗麪,從髂後上棘取與兩橫突距離等長的骨片,寬約1.5cm及幾塊薄片,將長骨片植於兩橫突上,如橫突夠大可以1枚螺釘固定,否則可不固定,將骨片蓋於關節突及橫突粗糙面上(圖3.27.1.3.1-6)。
10.7 7.關閉切口
留置負壓引流管,逐層縫合。