7 適應症
鑽孔探查術適用於:
1.病人有明顯中間清醒期者。
2.傷後意識障礙逐漸加深者。
3.傷後意識障礙不見好轉,且爲後枕部着力,或有骨折線通過腦膜中動脈或上矢狀竇、橫竇者。
5.傷後意識障礙雖然有所改善,但顱內高壓症狀明顯,如劇烈頭痛與頻繁嘔吐等,且出現新的神經系統局竈症狀如偏癱、失語等表現者。
9 術前準備
按急診手術準備,要在爭分奪秒中進行:
1.詳細瞭解致傷原因、頭部着力點、傷後意識的變化過程、瞳孔散大發生的時間,檢查生命體徵,特別是呼吸和血壓的情況。
2.立即剃去全部頭髮,查看頭皮損傷部位,經碘酊、乙醇消毒後包紮無菌巾。
4.靜滴20%甘露醇200~400ml。
11 手術步驟
11.1 1.選擇鑽孔部位和鑽孔順序
要求做到儘早發現血腫,減少腦受壓時間。常用的鑽孔位置如(圖4.2.1.2-1)。

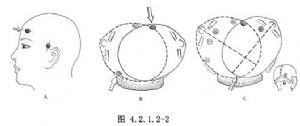
選擇鑽孔順序時,首先要參考頭部着力部位和損傷的性質(圖4.2.1.2-2),其次是參考瞳孔散大側和骨折部位以及可能發生的血腫類型等來安排鑽孔探查的順序。借頭皮損傷的部位可推斷頭部着力點。如着力點在額部,無論加速或減速損傷,血腫多在着力點處或其附近,很少發生在對沖部位,應先探查額部和顳部(圖4.2.1.2-2A)。如着力點在顳部,不管加速或減速損傷,血腫多發生在着力點部位,但也可發生在對側顳部,探查時宜先探查同側顳部,然後再探查對側顳部(圖4.2.1.2-2B)。如着力點在枕部,則以減速性的對沖部位血腫多見,應先在對側額葉底部和顳極部探查,然後探查同側的額葉底部和顳極部,最後在着力點的顱後窩和枕部探查(圖4.2.1.2-2C)。
如瞳孔已散大,則應選擇瞳孔散大側先行鑽孔。如雙側均擴大,應先探查最先散大的一側。如不知何側先散大,可在迅速靜滴強力脫水藥物過程中觀察哪一側先縮小,然後先在瞳孔不縮小側鑽孔。
骨折線通過血管溝,並與着力部位和瞳孔散大側相一致時,則以硬腦膜外血腫的可能性大,應首先在骨折線經過血管溝處鑽孔探查。如骨折線經過上矢狀竇或橫竇,則應在矢狀竇的兩側或橫竇的上下鑽孔探查。
11.2 2.作好骨瓣開顱的設計
由於術前尚難估計血腫的準確範圍,因此需設計幾種骨瓣開顱的方案,然後根據鑽孔探查的結果加以選用。鑽孔探查的部位最好位於設計的骨瓣開顱切口線上,用龍膽紫做出標記。常用的骨瓣設計切口如圖4.2.1.2-3。

11.3 3.鑽孔
11.4 4.探查血腫
如骨孔下有血塊證明是一硬腦膜外血腫,應先吸出部分血塊以減輕腦受壓。然後,用剝離器向骨孔四周探索,觀察血腫最厚的部位是在骨孔的哪一個方向,以便選擇骨瓣開顱手術的最佳位置。如見硬腦膜下呈深藍色,說明硬腦膜下可有血腫。將硬腦膜電凝後,十字形切開,可見不凝的血液由骨孔中噴出。吸出血液減壓後,用剝離子向骨孔四周探查,作爲設計骨瓣開顱時切口位置的參考。如切開硬腦膜後,噴射出來的液體並非血性而是粉紅或淡黃色,且液體流出後可見腦皮質下陷,則說明是硬腦膜下積液。可在積液腔的低位再做一骨孔切開硬腦膜,用等滲鹽水反覆沖洗後,於低位鑽孔處放入引流管引流,再將鑽孔處頭皮縫合。如硬腦膜外和硬腦膜下均無血腫,疑有腦內血腫時,應在靠近腦挫裂傷處用腦室針向腦內穿刺,一般不宜超過4~5cm,進入血腫腔時可有一種突然落空感,用空注射器抽吸,見有陳舊血塊即爲腦內血腫,下一步則按腦內血腫清除術處理。
11.5 5.腦疝晚期處理
如病人已屬腦疝晚期,爲了爭取時間挽救生命,可直接擴大骨孔做骨窗開顱清除血腫,並能緩解清除血腫後腦腫脹所致的顱高壓。
11.6 6.多處鑽孔未發現血腫處理
如多處鑽孔仍未發現血腫,可根據顱內壓增高情況決定是否行顳肌下減壓或急性腦腫脹的大骨瓣減壓術。
11.7 7.切口縫合
硬腦膜關閉前,應將血壓升至正常水平,並恢復自主呼吸。反覆沖洗證實無出血,清點棉片確信無遺留,方可關閉。硬腦膜用細絲線間斷縫合,也可連續縫合,針距3~5mm。縫合時應在硬腦膜下墊以腦棉,邊縫合邊退腦棉,最後抽除,防止縫合時損傷腦組織。最後一針打結前,可再次經此沖洗硬膜內,以儘量衝出積血並排除氣體。如顱內壓明顯降低,應沿骨窗緣將硬腦膜縫吊數針於帽狀腱膜上,防止術後骨瓣下積血。若硬腦膜有缺損,應予修補。小的缺損可將鄰近的硬腦膜外層分離,翻轉縫合於缺口;大的缺損可取手術區顳筋膜或骨膜修補,也可用製備的異體凍乾硬腦膜、羊膜或其他人工薄膜修補。若顱內壓高,腦水腫或腫脹嚴重,爲防止術後發生腦疝,也可不縫硬腦膜,將其覆蓋在腦表面,缺損處以筋膜或明膠海綿或異體硬腦膜等覆蓋。
硬腦膜外止血沖洗後,放回骨瓣。骨瓣下置空心橡皮引流條或引流管,由後方骨孔處引出。骨膜縫合數針,顳肌和顳筋膜行間斷縫合。
放回皮瓣,以乙醇消毒切口周圍皮膚。皮瓣下放空心引流條或引流管,經切口或後方另做戳孔連同顱骨瓣下引流條一起引出。絲線間斷縫合帽狀腱膜和皮膚。引流口處可置一縫線,暫不打結,於術後24~48h拔除引流時再打結閉合切口。再次用乙醇消毒切口,外以敷料包紮。